Información sobre la artritis psoriásica
Índice de Contenidos
- 1 Información sobre la artritis psoriásica
- 1.1 ¿ Que es la artritis psoriásica?
- 1.2 Preguntas frecuentes sobre la artritis psoriásica
- 1.2.1 ¿Quién es el médico especialista que trata la artritis psoriásica?
- 1.2.2 ¿Qué es lo que la causa esta enfermedad de psoriasis atropática?
- 1.2.3 Datos de la psoriasis atropática (artritis psoriásica)
- 1.2.4 ¿En qué países se dan mas casos de artritis psoriásica?
- 1.2.5 ¿Qué pasa con la artritis psoriásica durante el embarazo?
- 1.2.6 ¿Es contagiosa esta enfermedad?
- 1.3 Síntomas de la artritis psoriásica
- 1.4 Tipos de artritis psoriásica
- 1.5 Tratamientos de la artritis psoriásica
- 1.6 ¿Baja laboral si sufro artritis psoriásica?
¿ Que es la artritis psoriásica?
Es una patología que surge de la combinación de dos enfermedades, la psoriasis y la artritis.
Psoriasis es una palabra compuesta por el prefijo psor término que significa sarna y por el sufijo griego iasis que significa infección ó inflamación.
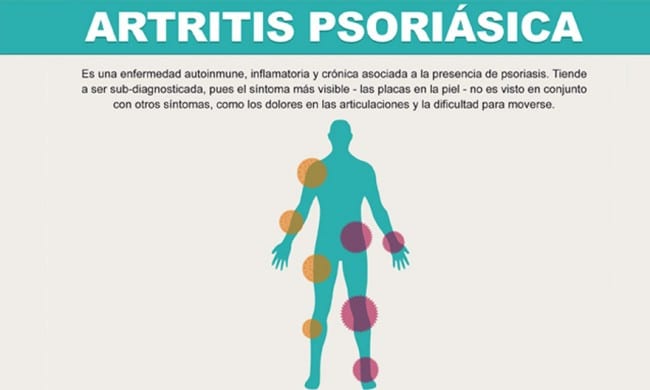
Es una afectación de la piel que provoca dolor, picor, hinchazón, y escamas en distintas partes del cuerpo. La cabeza, las rodillas, los codos, los piés, los dedos, las caderas, la ingle y el cuero cabelludo suelen ser las zonas más propensas. Hay más de 100 millones de personas que padecen esta enfermedad en el mundo y se calcula que 1 de cada 4 casos de psoriasis se traduce posteriormente en artritis psoriásica.
En algunos casos aparece antes la artritis y las lesiones cutáneas se desarrollan posteriormente durante el paso del tiempo y en otros casos la afectación cutánea no se produce a pesar de presentar la enfermedad articular.
Artritis, esta palabra proviene del prefijo arth que significa articulación e itis que es un sufijo griego que significa inflamación.
Es una enfermedad que se caracteriza por la inflamación de las articulaciones pudiendo resultar afectados también los huesos, el ojo, la inserción de los tendones y ligamentos. La tumefacción, rigidez y sensación de agarrotamiento de las articulaciones afectadas provoca dolor en el paciente.
Preguntas frecuentes sobre la artritis psoriásica
¿Quién es el médico especialista que trata la artritis psoriásica?
La artritis psoriásica es la unión de 2 enfermedades (la psoriasis y la artritis) por lo que debe ser diagnosticada por el dermatólogo o el reumatólogo. Lo ideal es que ante cualquier sospecha de artritis psoriásica fuera consultada por ambos médicos.
El dermatólogo es el especialista en psoriasis y si la artritis no estuviera diagnosticada sería el encargado de combartirla pero si la psoriasis lleva asociada una artritis (inflamación articular) el encargado de diagnosticar, tratar y de combatir esta enfermedad sería el reumatólogo.
No existe una única prueba médica que nos diagnostique con certeza la artritis psoriásica. Debe ser sobretodo la evaluación clínica por parte del reumatólogo en aquellos pacientes en los que se sospecha de artritis psoriásica (inflamación articular, psoriasis), con la combinación de pruebas radiologicas (Rx), analisis de sangre completo, prestando especial atención en los datos de la velocidad de sedimentación globular y en la proteína C reactiva (reactantes de inflamación) e incluyendo el factor reumatoide (negativo).
¿Qué es lo que la causa esta enfermedad de psoriasis atropática?
No hay una causa exacta que pueda explicar la aparación de la artritis psoriásica. La investigación no ha podido aportar datos fiables para conocer el porqué de esta unión de enfermedades (psoriasis-artritis).
Se sabe que es una enfermedad crónica inflamatoria-autoinmune, (nuestro propio cuerpo la crea). Es nuestro sistema inmunológico, el encargado de defendernos de las enfermedades, el que por error ataca a las células sanas provocando el efecto contrario al deseado.
Estudios recientes interpretan que la suma de los factores géneticos y ambientales también pueden ayudar a contraer artritis psoriásica.
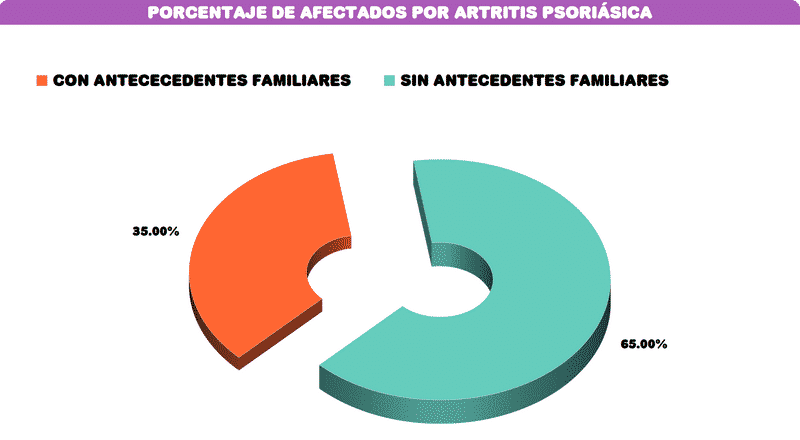
Datos de la psoriasis atropática (artritis psoriásica)
Se calcula que el 35% de los pacientes con artritis psoriásica tienen antecedentes familiares directos relacionados con la psoriasis ó la artritis.
¿En qué países se dan mas casos de artritis psoriásica?
A nivel mundial no existe un país concreto en el que la incidencia sea mucho mayor ó más significativa que en otro. Tanto en America (USA, Mexico, Cuba, Colombia, etc) como en Europa (España, Alemania,Francia,etc) están en un rango similar de porcentaje.
Un 2% de la población sufre psoriasis y un 10% artritis, afectando a hombres y mujeres de edades comprendidas entre 20 a 60 años pero también puede llegar a tener incidencia en niños.
¿Qué pasa con la artritis psoriásica durante el embarazo?
La artritis psóriasica en el embarazo debe ser comunicada al doctor, o también si usted está tratando de tener un hijo. Es necesario conocer que tratamiento está recibiendo porque medicamentos como el metotrexato son peligrosos para el feto (debe de suspenderse 6 meses antes del embarazo).
Si sigue correctamente las instrucciones médicas su bebé no tendrá ningún problema e incluso durante el embarazo puede sentir un alivio de la enfermedad que desaparecerá al dar a luz.
¿Es contagiosa esta enfermedad?
Lo que si queda totalmente descartado y en lo que hay que hacer hicapié es que no es una enfermedad contagiosa. Es algo importante a remarcar puesto que esta enfermedad puede provocar depresión en la persona que la sufre, siente el rechazo de la gente que la rodea.
Es una enfermedad que resulta muy dificil de ocultar dependiendo en gran parte de la zona afectada.
Síntomas de la artritis psoriásica
Lesiones en la piel en forma de placas de escamas blancas localizadas principalmente en los codos, rodillas y cuero cabelludo, también las uñas (piqueteado ungueal), son una zona de gran importancia si manifiestan pequeños puntos blancos. Si el paciente refiere continuadamente rigidez, poca flexibilidad, entumecimiento y dolor en las articulaciones esto supone un claro aviso de que puede estar padeciendo esta dolencia.
El hinchazón, el calor y el enrojecimiento son otros factores a tener muy en cuenta en el diagnostico y en la detección. Si ya padece de psoriasis debe acudir a la consulta de su médico de cabecera. Él comprobará si le cuesta abrir y cerrar las manos, si tiene inflamados los dedos (dactilitis) y otras articulaciones.
Una vez descartados dolores musculares producidos por sobre esfuerzos o posturales (lumbalgia, cervialgia) le recetará AINEs (medicamentos antiinflamatorios no esteroideos), los conocidisimos: naproxeno, aspirina ó ibuprofeno, y le concertará una cita con el especialista.
Tipos de artritis psoriásica
- La artritis oligoarticular asimétrica: es la artritis más común y la que más afecta a la población. Las articulaciones inflamadas no suelen ser las mismas en las mismas extremidades. Por ejemplo puede ser que el codo derecho este dañado pero el izquierdo este totalmente sano.
- La artritis simétrica: es la afectación de las mismas articulaciones en las mismas partes del cuerpo. Por ejemplo la rodilla derecha está dañada y la izquierda también.
- La artritis interfalángica distal: suele estar presente en las manos, y en los pies hay que prestar especial atención en la uñas. La inflamación de las articulaciones de las manos resulta evidente apareciendo dactilitis (sindrome de dedo salchicha).
- La artritis mutilante: es muy daniña y demoledora con las articulaciones provocando malformaciones en las zonas afectadas.
- La artritis espondilítica: puede afectar a la columna (espodilitis anquilosante), a la pelvis (sacroileítis), a los ojos (uveitis) y a otras articulaciones como tendones, ligamentos y hasta huesos (osteoporosis).
Tratamientos de la artritis psoriásica
Los tratamientos disponibles para la artritis psoriásica van a ser dos, divididos en farmacológicos y los tratamientos naturales.
1. Tratamientos farmacológicos
-
Fármacos AINES
Son fármacos antiinflamatorios no esteroideos (sin corticoide). Se utilizan para tratar la artritis pero en ocasiones no tienen un gran acierto sobre la psoriasis. El médico será el encargado de ajustar la dosis dependiendo del grado del dolor, edad y peso, tomando en consideración además las enfermedades que presente el paciente como diabetes, hipertensión, etc.
Ejemplos de AINE son: diclofenac de sodio (Voltaren), diclofenac de potasio (Cataflam), ibuprofeno, naproxeno, sacilatos como la aspirina o inhibidores de la COX-2 como Celebrex.
-
Fármacos FAME O FARAL
Son fármacos antirreumáticos modificadores de la enfermedad o fármacos antirreumáticos de acción lenta. Son medicamentos que suelen tener una buena respuesta ante la artritis psoriásica aunque como bien indica su nombre sus efectos de mejoría no se dejan apreciar hasta trascurrir unos 2 meses después de iniciar el tratamiento.
La mayoría de las veces suelen ser combinados con los antiinflamatorios (AINE) o incluso con otros FAME bajo la supervisión del reumatólogo especialista.
Ejemplos de FAME o FARAL son:
- Metotrexato : Puede causar dolor de cabeza, dolor de estomago y anemia: Las marcas más conocidas son: Reumatrex, Trexall
- Azatioprina: Puede causar vómitos, diarrea, fiebre y dolores de espalada. Las marcas más conocidas son: Imuran, Azasan
- Ciclofosfamida: Puede causar vómitos y caída del cabello. Las marcas más conocidas son: Citoxan.
- Ciclosporina: Puede causar cansacio, dolores musculares y dolor de cabeza. Las marcas más conocidas son: Sandimmun Neoral.
- Leflunomida: Puede causar reacciones alérgicas, náuseas y mareos. Las marcas más conocidas son: Arava.
- Sulfasalazina: Puede causar fiebre, mareos y pérdida de apetito. Las marcas más conocidas son: Azulfidina. Salazopyrina.
De los fármacos FAME anteriormente citados los que mejor resultados favorables proporcionan con las escamas blancas de la piel causada por la psoriasis son: el Metotrexato, la Leflunomida y la Ciclosporina.
Tampoco debemos olvidarnos de los antimaláricos: la Cloroquina (Aralen, Resochin) y la Hidroxicloroquina (Dolquine, Ilinol, Axemal, Plaquenil y Quensyl).
-
Fármacos biológicos
Son medicamentos capaces de bloquear la zona afectada del sistema inmunologico por lo que el funcionamiento del resto del sistema es el adecuado. También son conocidos como inhibidores de TNF.
Todo tratamiento con fármacos biológicos debe tener un seguimiento especial por parte del facultativo especialista (Reumatólogo). Cualquier problema que surga debe ser comentado al doctor en sus visitas al hospital de día.
Actualmente es el tratamiento más efectivo contra la artritis psóriasica pero su alto coste únicamente permite que pueda ser recetado para artritis psoriasicas graves (cuando no se ha respondido al tramamiento con FAME).
El modo de empleo por norma general de estos tratamientos suele ser inyectable en vía subcutánea (bajo la piel) ó en viales intravenosos. Para poder iniciar un fármaco biologico hay que realizar varias pruebas para descartar infeciones activas (entre ellas la Tuberculosis) y completar una serie de vacunaciones para prevenir infecciones.
Ejemplos de fármacos biológicos son:
- Adalimumab: Efectos secundarios como reaciones alergicas y insuficiencia cardiaca. Se comercializa bajo el nombre de Humira
- Etanercept: Efectos secundarios como infecciones, hormigeos e inflamación. Se comercializa bajo el nombre de Enbrel.
- Golimumab: Efectos secundarios como infecciones e hinchazón en la piel con mayor riesgo en la zona del pinchazo. Se comercializa bajo el nombre de Simponi.
- Infliximab: Efectos secundarios como abscesos en la piel e infecciones leves. Se comercializa bajo el nombre de Remicade.
- Secukinumab: Efectos secundarios como hipersensibilidad y prestar especial atención a infecciones (tuberculosis). Se comercializa bajo el nombre de Cosentyx.
- Ustekinumab: Efectos secundarios como vómitos, fiebre o infecciones. Se comercializa bajo el nombre de Stelara.
Afortunadamente y gracias a la investigación y a las farmaceuticas hoy en día podemos utilizar inhibidores de JAK con principio activo de tofacitinib e inhibidores de fosfodiesterasa 4 con principio activo de Apremilast que aumentan la calidad de vida del paciente al ser su uso vía oral (pastillas de absorción lenta). El tofacitinib se comercializa bajo el nombre de Xeljanz y el apremilast se comercializa bajo el nombre de Otezla.
-
Fármacos biosimilares
En este apartado tampoco podemos olvidarnos de los fármacos biosimilares o para que se comprenda de una manera sencilla son los génericos de los biológicos.
Un biosimilar es un fármaco de los llamados «biotecnológicos» (elaborados a partir de organismos vivos) con un principio activo comparable al medicamento biológico de referencia. El biosimilar se elabora una vez que la patente del segundo ha caducado (sobre 10 años).
Su coste para la Seguridad Social es menor que los fármacos de las marcas comerciales más conocidas y su principio activo es el mismo (aunque no se pueden fabricar con el mismo procedimiento ya que se utilizan organismos vivos para su elaboración y estos tienen una gran variabilidad) en principio pueden arrojar los mismos resultados.
Se comercializan bajo los nombres de: Inflecta y Remsima (Infliximab), Benepali (Etanercept), entre otros.
2. Tratamientos naturales
-
Deporte
El deporte es fundamental en la artritis psoriásica. Los ejercicios basados en aumentar la flexibidad de las articulaciones afectadas como los estiramientos en brazos, piernas e incluso en los dedos pueden ayudar a reducir el agarrotamiento diario y contribuyen a una mayor musculación de esa zona afectada.
Otros ejercicios sencillos y de baja intensidad que pueden ayudar a sobrellevar esta dolencia son: caminar, nadar y montar en bicicleta.
El descanso es necesario cuando la enfermedad esté activa. Ten en cuenta que puede brotar en cualquier momento y para que la inflamación descienda es necesario guardar reposo.
-
Alimentación
Una dieta sana (dieta mediterránea) en la que prevalezca el consumo de verduras, frutas, pescado (omega 3), frutos secos y agua y en la que no sea habitual el consumo de grasas ayuda a conservar en mejor estado las articulaciones dañadas. El sobrepeso en un paciente de artritis psoriásica requiere un mayor esfuerzo de las articulaciones (por ejemplo las rodillas) lo que provoca un sufrimiento mayor en nuestro cuerpo.
El tabaco y el alcohol son dos vicios totalmente incompatibles con la psoriasis artropática y probablemente van a causar problemas durante el tratamiento.
-
Tratamientos médicos alternativos
Hay numerosos tratamientos alternativos pero sin duda el tratamiento médico es la piedra angular (es el único que está demostrado puede remitir la inflamación articular).
La fisioterapia y la recuperación funcional serán imprescindibles para lograr evitar la atrofia muscular. La ozonoterapia (tratamiento con ozono y oxigeno) y la acupuntura también pueden ser técnicas eficazes para reducir la inflamación de las articulaciones en la AR.
Técnicas de meditación como el reiki, yoga, taichi y pilates pueden ser muy beneficiosas para enfrentarse a esta enfermedad, porque ayudan a controlar el estrés, la depresión e incluso pueden ahuyentar el insomnio.
Los remedios naturales en la artritis psoriásica quedan totalmente descartados. Como ya antes hemos mencionado se trata de una enfermedad autoinmune por lo que tanto la omeopatía, como los remedios caseros que circulan por internet basados en ajo, hierbas naturales chinas, jenjibre, etc, son unos auténticos bulos y lo único que le aportarán será mayor gasto financiero y pérdida de tiempo.
Uno de los pocos métodos que si parece reaccionar bien es el contraste de frío y calor en la zona que se encuentra inflamada. Con eso conseguiremos que se reduzca la hinchazón y un estado de bienestar momentáneo. Lo podemos conseguir utilizando bolsas aptas para el congelador (hielo) y bolsas que mantienen el calor.
¿Baja laboral si sufro artritis psoriásica?
La artritis psoriasica y el trabajo guardan una relación muy poco beneficiosa para los pacientes. En el estado álgido de la enfermedad es común que nos incapacite para realizar nuestras tareas.
No nos podemos olvidar que resulta doloroso mover nuestras articulaciones por lo que en la mayoría de las veces es una causa de baja laboral justificada.
Lo que resulta más complejo es que la artritis psoriásica pueda ser objeto de una invalidez laboral siempre y cuando no conlleve una enfermedad asociada. Hoy en en día, los tratamientos que existen para la psoriasis artropática nos permiten llevar una vida plena tanto en el ámbito laboral como en el ámbito personal.
La mejor solución para la artritis psoriásica es tener una mentalidad fuerte que permita afrontar la enfermedad de forma íntegra, intentando alejar de nosotros la depresión y el cansancio, y un diagnóstico perfecto por parte del especialista reumatólogo con un tratamiento adecuado y eficaz.