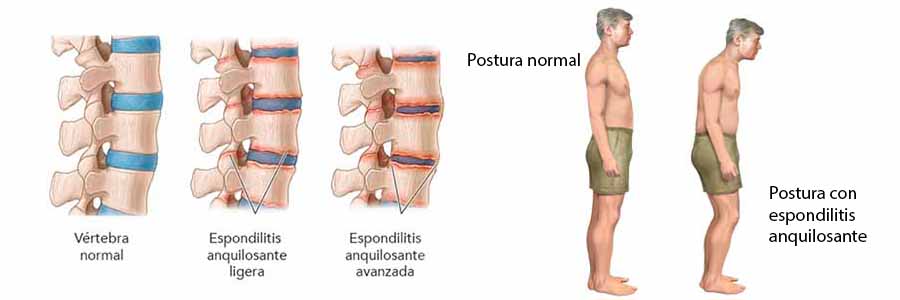
La espondilitis anquilosante es una enfermedad inflamatoria crónica (no tiene cura) y autoinmune que se integra dentro del grupo de las espodiloartritis o espondiloartropatias.
La espondilitis anquilosante se caracteriza principalmente por la afectación de las articulaciones sacroilíacas (articulaciones dispuestas entre el hueso sacro y el hueso ilion) y la afectación del esqueleto axial.
En las espondiloartropatías inflamatorias pueden verse afectadas articulaciones periféricas (articulaciones predominantemente de miembros inferiores: caderas, rodillas, tobillos, pies aunque también puede cursar con afectación de articulaciones de manos, codos, hombros) e incluso algunos pacientes tienen manifestaciones extraarticulares (manifestaciones oculares, intestinales, cutáneas, etc).
Índice de Contenidos
- 1 ¿Qué significa espondilits anquilosante?
- 2 ¿Qué es la espondilitis anquilosante juvenil?
- 3 ¿Qué es la espondilitis anquilopoyética?
- 4 ¿Cual es la nomenclatura de la espondilitis anquilosante?
- 5 ¿Quién descubrió la enfermedad de la espondilitis anquilosante?
- 6 ¿Quien es el médico especialista que trata la espondilitis anquilosante?
- 7 ¿Cuales son las causas de la espondilitis anquilosante?
- 8 Síntomas de la enfermedad
- 9 Diagnóstico de espondilitis anquilosante
- 10 Tratamientos de espondilitis anquilosante
- 11 Pronóstico de espondilitis anquilosante.
- 12 Otras preguntas frecuentes sobre la espondilitis anquilosante
- 13 BIBLIOGRAFIA RECOMENDADA:
¿Qué significa espondilits anquilosante?
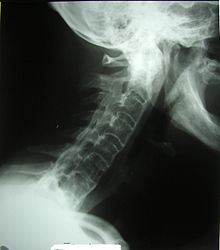
Algunos científicos han sugerido que esta enfermedad debería denominarse espondilitis o enfermedad espondilítica puesto que la anquilosis de la columna generalmente se manifiesta en las últimas fases de la enfermedad y no al comienzo de la misma.
¿Qué es la espondilitis anquilosante juvenil?
La espodilitis anquilosante juvenil es cuando el inicio de la espondilitis anquilosante se produce en la infancia o antes de los 17 años de edad. Entonces es cuando se le denomina espondilitis anquilosante juvenil, tiene los mismos síntomas y se realizan las mismas pruebas que en la espondiloartritis anquilosante en adultos.
¿Qué es la espondilitis anquilopoyética?
La espondilitis anquilopoyética es la espondilitis anquilosante, también se le conoce con el nombre de espondilits anquilopoyética, pero también recibe otras denominaciones como: Morbus Bechterew, mal de Bechterew-Strümpell-Marie y espondilitis reumática.
¿Cual es la nomenclatura de la espondilitis anquilosante?
En España la nomenclatura de la espondilitis anquilosante es EA y en ingles es AS (Ankylosing Spondylitis).
¿Quién descubrió la enfermedad de la espondilitis anquilosante?
La historia de la EA comienza en 1850, Brodie describió un paciente que presentaba anquilosis de la columna. En 1884 Struempell describió 2 casos con anquilosis de la columna vertebral y de las articulaciones de la cadera. Poco después Von Bechterew y Pierre Marie describieron la enfermedad.
Aquí se halla la razón de que a la espondilitis anquilosante también se la bautizara con el nombre de Morbus Bechterew, mal de Bechterew-Strümpell-Marie.
¿Quien es el médico especialista que trata la espondilitis anquilosante?
El médico especialista que trata esta enfermedad es el reumatólogo.
¿Cuales son las causas de la espondilitis anquilosante?
Las causas de la espondiloartritis anquilosante son desconocidas, aunque se asume que tanto factores genéticos como infecciosos están presentes.
En 1973 se descubrió la asociación entre la espondilitis anquilosante con el antígeno HLA B27, encargado del funcionamiento del sistema autoinmune.
Se ha obsevado que en la raza blanca entre el 80% y el 90% de los pacientes son HLA B27 positivos, mientras en la población mundial el HLA B27 está presente en el 8% pero solo un 2% desarrolla la enfermedad aunque el porcentaje aumenta un 20% si existe un antecedente hereditario con HLA B27 positivo.
Síntomas de la enfermedad
Los síntomas de la espondiloartritis anquilosante son:
Dolor y rigidez lumbar:
La lumbalgia inflamatoria debe distinguirse de la lumbalgia mecánica presente en el 80% de la población. Sus diferencias son claras mientras la lumbalgia inflamatoria cuya causa puede ser una espondilitis cursa normalmente antes de los 45 años, tiene un comienzo insidioso, una duración superior a los 3 meses, presencia de rigidez por la mañana, se alivia con el ejercicio, dolor nocturno, no mejora con el reposo y habitualmente mejora con los antiinflamatorios.
Síndrome sacroilíaco:
Dolor en el cuadrante superior interno de la nalga, que irradia del muslo hacia la rodilla imitando una ciática. Es frecuente que ese dolor se incremente durante la madrugada y aumente si refiere una presión directa sobre el, también es frecuente que mejore con la toma de antiinflamatorios no esteroideos (AINE).
Dolor torácico:
Este dolor se desencadena en ocasiones cuando el paciente tose o estornuda. Con frecuencia puede descubrirse una reducción en la capacidad de expansión del tórax. El dolor torácico es asociado frecuentemente en los pacientes con familiares hereditarios positivos en HLA B27.
Sensibilidad de dolor a la palpación:
Las localizaciones más frecuentes de sensibilidad dolorosa a la palpación son las uniones costoesternales, apófisis espinosas, crestas ilíacas, trocánteres mayores, tuberosidades isquiáticas, tubérculos tibiales y talones (tendinitis de Aquiles o fascitis plantar).
Articulaciones afectadas:
Las articulaciones de los hombros (escapular) y de las caderas (pelvis) son las articulaciones extraaxiales más dañadas. En los niños con espondilitis anquilosante juvenil las articulaciones más damnificadas con frecuencia son las caderas. Otras articulaciones que también pueden verse afectadas en menor medida son la rodilla y la articulación temporomandibular.
Otras manifestaciones extraesqueléticas que se pueden dar son síntomas generales como fatiga, pérdida de peso y fiebre, pero concretamente debemos fijarnos en:
- Enfermedades oculares como la uveítis y la iridociclitis presentes en el 25 a 30% de los pacientes de espondiloartropatia anquilosante.
- Enfermedades cardiovasculares como aortitis ascendente, insuficiencia valvular aórtica, alteraciones de la conducción, pericarditis y cardiomegalia.
- Enfermedades pulmonares como fibrosis de los lóbulos pulmonares superiores
- Enfermedades neurológicas provocadas por fracturas (traumatismos), compresiones o inflamaciones. También se pueden observar subluxaciones y estonosis de la columna vertebral e incluso raras veces el síndrome de la cola de caballo.
- Enfermedades renales como la nefropatía por IgA, la hematuria microscópica y la proteinuria están presentes en un alto porcentaje de pacientes de espondiloartritis anquilosante. La amiloidosis también puede surgir aunque no es tan frecuente.
- Enfermedades de los huesos como la osteoporosis pueden provocar deformaciones en las vertebras, se debe estar pendiente de la densidad ósea y del riesgo de fractura.
Diagnóstico de espondilitis anquilosante
Para un correcto diagnóstico de espondilitis anquilosante debemos tener en cuenta todos los síntomas extaarticulares y los síntomas articulares antes mencionados pero también nos basaremos en un profunda exploración física, en los antecedentes familiares (HLA B27) detectados durante la entrevista al paciente, en las pruebas de laboratorio y en las radiografías realizadas.
Aquí vamos a centrarnos en la exploración física y en las pruebas radiográficas.
Exploración física para diagnóstico de espondiloartritis anquilosante:
Movilidad de la columna vertebral y su limitación: en este campo la prueba de Schöber puede ser de gran ayuda para comprobar la flexión anterior y la hiperextensión de la columna vertebral.
Capacidad de expansión del torax: debe evaluarse en el momento de máxima inspiración después de una espiración máxima forzada a nivel del cuarto espacio intercostal en el sexo masculino y por debajo de las mamas en el sexo femenino.
Presencia de entesitis (inflamación en la inserción de los tendones, ligamentos, cápsulas articulares y fascias en el hueso): Revisión de tuberosidades isquiáticas, trocánteres mayores, apófisis espisonas, uniones costocondrales y manubrioesternales y crestas iliácas. Prestar atención a tendinitis en el tendón de Aquiles y fascitis plantar.
Presencia de sacroileítis: dolor al presionar las articulaciones sacroilíacas (aunque la sacroieitis se tendrá que corroborar mediante una radiografía de sacroiliacas si no se aprecian cambios radiograficos y se tiene la sospecha diagnostica se puede completar el estudio con una resonancia magnetica de sacroilicas donde se objetivaran los cambios de edema óseo correspondientes a la inflamación).
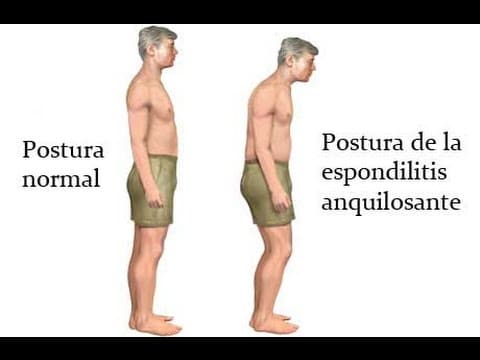
Pérdida de postura normal: el paciente puede tener una importante limitación de la movilidad del cuello y puede llegar a perder la postura normal de su columna vertebral (sobretodo cuando la enfermedad se encuentra muy evolucionada).
Pruebas de laboratorio para diagnóstico de espondiloartritis anquilosante:
Los análisis de sangre no suelen ser muy efectivos a la hora del diagnóstico de la espondiloartritis anquilosante los resultados normales en la velocidad de sedimentación globular (ESR) y en los niveles de proteína C reactiva (CRP) no ayudan a descartar la EA, aunque en ocasiones estos reactantes de fase aguda pueden elevarse.
El factor reumatoide es negativo, mientras en la artritis reumatoide el factor reumatoide es positivo habitualmente, aunque hay un porcentaje de pacientes que pueden cursar con el factor reumatoide negativo. Si el paciente tiene afectación periferica y se realiza una artrocentesis (puncionar la articular para drenar el líquido sinovial) el líquido articular es de características inflamatorias.
Radiografía para diagnóstico de espondiloartritis anquilosante:
La lesión más frecuente en la espondilitis anquilosante es la sacroilitis. Al inicio puede ser unilateral pero posteriormente es bilateral y simétrica.
La aparición de sacroilitis es fundamental para el diagnóstico de esta espondiloartopatía anquilosante y la mejor prueba para esa detección es la radiografía o la resonancia magnética. Se deben realizar radiografías de columna y cadera, más concretamente radiografía lumbar, radiografía cervical y radiografía de pelvis.
Tratamientos de espondilitis anquilosante
Los tratamientos para espondiloartritis anquilosante se basan principalmente en tratamiento farmacológico, en tratamiento quirúrgico (cuando se requiere, dependiendo de cada caso) y en tratamiento natural.
Tratamiento farmacológico para espondilis anquilosante:
Dentro del tratamiento farmacológico de la espondiloartritis anquilosante destacan los AINE pero hay otras opciones como antagonistas de TNFα o tratamientos biológicos.
Antiinflamatorios no esteroideos (AINE): Los antiinflamatorios no esteroideos son fundamentales en el tratamiento de espondiloartritis anquilosante, son la primera opción del reumatólogo y en un porcentaje muy elevado los pacientes mejoran de esta espondiloartropatía eficazmente.
Los más utilizados son los antiinflamatorios COX 1 (no selectivos) como el naproxeno, piroxicam, indometacina, etc, pero también los COX 2 (selectivos) como etoricoxib y celecoxib obteniendo grandes resultados en el control del dolor.
Fármacos modificadores de enfermedad (FAME): Las afectación articular periférica en las espondiloartropatias se pueden tratar con metotrexato otra opción es la salazopirina en dosis de 2 a 3 g al día que también sirve para controlar las manifestaciones articulares periféricas pero no las axiales.
Fármacos biológicos: El tratamiento biológico para espondiloartritis anquilosante o espondiloartropatias inflamatorias únicamente se utilizará después de haber fracasado o estar contraindicado todos los tratamientos anteriores mencionados. O en aquellos casos de pacientes que presenten manifestaciones extraarticulares como uveitis y no respondan con fármacos antirreumáticos modificadores de la enfermedad como metotrexato o salazopyrina.
Lista de fármacos biológicos para tratamiento de la enfermedad espondilitis anquilosante o espondiloartropatias inflamatorias:
- Infliximab intravenoso: dosis de 5 mg/kg a las 0, 2 y 6 semanas y después cada 6-8 semanas.
- Adalimumab subcutáneo: dosis 40 mg cada 2 semanas.
- Golimumab subcutáneo: dosis 50 mg cada 4 semanas.
- Certolizumab subcutáneo: dosis 200 mg cada 2 semanas o 400 mg cada 4 semanas.
- Etanercept subcutáneo: dosis 50 mg cada semana o 25 mg 2 veces a la semana.
En la actualidad también existe la posibilidad de una nueva diana terapeutica para el IL23 – IL17 los fármacos recomendados son secukinumab y ixekizumab pero debe ser el reumatólogo el que decida si la terapia biológica está indicada para cada paciente.
Tratamiento quirúrgico para espondilitis anquilosante:
La cirugía de cadera es la intervención quirúrgica más habitual en los pacientes de espondiloartritis anquilosante. La cirugía se realiza cuando el dolor y la limitación son muy grandes y no responden a otros tratamientos más conservadores.
Las uveítis no suele requerir intervención quirúrgica siempre y cuando el paciente ha respondido bien al tratamiento oftalmológico.
Tratamiento natural para espondilitis anquilosante:
Los tratamientos naturales de espondiloartritis anquilosante están fundamentados en la alimentación (dieta), deporte y tratamientos médicos alternativos como la fisioterapia y ejercicios.
Deporte:
El deporte como tratamiento natural puede resultar muy favorable debemos tener en cuenta que se realizarán deportes en los que el esfuerzo físico no provoque dolor o maltrato a nuestras articulaciones por eso deportes como caminar, andar en bicicleta estática, nadar, bailar, etc pueden ayudarnos. En épocas en las que la espondiloartropatía está activa se debe guardar reposo e intentar dormir al menos 8 horas de calidad.
Alimentación:
No hay una dieta exclusiva para la espondiloartritis anquilosante, simplemente una dieta sana, variada y rica en lácteos, verduras, frutos secos, legumbres, pescados puede ayudarnos a conservar el peso ideal y así no sobrecargar a nuestra columna vertebral.
El tabaco y el alcohol no son beneficiosos para nuestra salud e incluso influyen en los procesos inflamatorios de la enfermedad y baja la eficacia del tratamiento biológico.
Tratamientos médicos alternativos.
No existen unos ejercicios específicos para la EA. Se recomiendan ejercicios de baja intensidad, ejercicios simples como estiramientos y ejercicios individualizados incluso dentro nuestra casa se pueden llevar acabo. Dentro de las posibilidades de cada persona los ejercicios físicos es aconsejable siempre hacerlos bajo la supervisión de un profesional.
La fisioterapia es una buena opción para mantener la flexibilidad de nuestras articulaciones, cada paciente debe tener en cuenta sus límites y no sobrepasarlos.
Otros consejos útiles son mantener una higiene postural (estar bien sentados, no abusar del sofá, columna recta, etc), ser positivos y mantener la cabeza ocupada, apuntarse en asociaciones o grupos de autoayuda para compartir tus inquietudes y escuchar a otras personas en tus mismas circunstancias.
Pronóstico de espondilitis anquilosante.
El pronóstico de espondiloartritis anquilosante es muy variable dependiendo del paciente, algunos pacientes mejoran de forma más rápida y otros tienen etapas de remisiones y brotes.
Algunos factores que contribuyen al peor pronóstico de EA son la edad precoz de inicio de la enfermedad, el sexo masculino, respuesta fallida a los AINE, trabajos de carga física, tabaco y tardanza del diagnóstico clínico.
Debemos recordar que un buen pronóstico de espondilitis anquilosante no quiere decir que tenga cura, porque al ser una enfermedad crónica no obtendrá una cura definitiva aunque si es posible tener una esperanza de vida muy alta y con una calidad aceptable.
Otras preguntas frecuentes sobre la espondilitis anquilosante
En este apartado damos respuesta a preguntas frecuentes que realiza la gente ya sea buscando en google o a través de nuestro facebook.
¿Qué es espondiloartrosis lumbar?
La espondiloartrosis lumbar es una enfermedad degenerativa pero su causa no es inflamatoria. Se debe a la degeneración articular y de los discos intervertebrales, por el desgaste que nuestro cuerpo ha ejercido durante años, cualquier persona de una avanzada edad puede sufrirla.
¿Qué es espondiloartrosis cervical?
La espondiloartrosis cervical es totalmente diferente a la espondilitis anquilosante, la espondiloartrosis cervical es una enfermedad degerativa que afecta a las cervicales pero su causa es el desgaste que el tiempo y el esfuerzo ha realizado en nuestras cervicales.
No es una enfermedad inflamatoria como en el caso de la espondilitis anquilosante.
¿Cuales son los síntomas de espondilitis anquilosante en mujeres?
Los síntomas de espondilitis anquilosante en mujeres son los mismos que en los hombres, ya mencionados con anterioridad.
Lo que si cabe destacar es que la espondiloartritis anquilosante es más frecuente en los hombres, 3 casos por 1 en mujeres.
¿Qué es el examen HLA B27?
El examen HLA B27 es una prueba de sangre que se realiza para saber si el paciente tiene positivo el antígeno HLA B27, aunque la positividad de este examen no asegura al 100% que se padezca espondiloartritis anquilosante. Hasta un 7-8% de la población sana puede tener el HLA B27 positivo sin tener la enfermedad, es diferente tener un familiar con Espodiloartropatia inflamatoria con el antígeno positivo ya que al ser una enfermedad con predisposición genética esto es un antecedente de mucha importancia de hecho es uno de los criterios diagnósticos.
¿Que es anquilosante?
Anquilosante es un término que viene de anquilosis, significa imposibilidad de movimiento en una articulación habitualmente móvil y no fija.
¿Que es la espondiloartopatía inflamatoria?
La espondiloartopatía inflamatoria es otro de los nombres que recibe la espondilitis anquilosante cuando la afectación solo es axial.
¿Tiene cura la espondilitis anquilosante?
La espondiloartritis anquilosante no tiene cura, es una enfermedad crónica y autoinmume pero tiene una buena respuesta a los tratamientos por lo que la calidad de vida y la esperanza de vida de los pacientes es muy elevada.
BIBLIOGRAFIA RECOMENDADA:
Manual SER de las Enfermedades Reumáticas:
https://www.ser.es/wp-content/uploads/2015/10/Manual-SER.pdf
Braun J, Brandt J, Listing J, Zink A, Alten R, Golder W, et al. Treatment of active ankylosing with infliximab: a randomised controlled multicentre trial.
https://www.ncbi.nlm.nih.gov/pubmed/11955536
Brophy S, Mackay K, Al-Saidi A, Taylor G, Calin A. The natural history of ankylosing spondylitis as defined by radiological progression.
https://www.ncbi.nlm.nih.gov/pubmed/12064842
Khan MA, van der Liden SM, Kushner I, et al: Spondylitic disease without radiologic evidence of sacroiliitis in relatives of HLA-B27 positive ankylosing spondylitis patients.
https://www.ncbi.nlm.nih.gov/pubmed/3871329
Khan MA. Update on spondyloarthropathies.
https://www.ncbi.nlm.nih.gov/pubmed/12069564
Sieper J, Braun J, Rudwaleit M, Boonen A, Zink A. Ankylosing spondylitis: an overview.
https://www.ncbi.nlm.nih.gov/pubmed/12381506
Van der Heijde D, Kivitz A, Schiff M, Sieper J, Dijkmans B, Braun J, et al. Efficacy and safety of adalimumab in patients with ankylosing spondylitis.
https://onlinelibrary.wiley.com/doi/pdf/10.1002/art.21913
Stolwijk C, Essers I, van Tubergen A, Boonen A, Bazelier MT, De Bruin ML, et al. The epidemiology of extra articular manifestations in ankylosing spondylitis: a population based matched cohort study.
https://www.ncbi.nlm.nih.gov/pubmed/24658834
Van der Heijde D, Ramiro S, Landewé R, Baraliakos X, Van den Bosch f, Sepriano A, et al 2016 update of the ASAS-EULAR management recommendations for axial spondyloarthritis.
https://www.ncbi.nlm.nih.gov/pubmed/28087505
Braun J, Pham T, Sieper J, et al for the ASAS working group: International ASAS consensus statement for the use of biologic agents in patients with ankylosing spondylitis.